概述
高达 77% 的骨科医生在髋关节置换术中会依据骨质量规划植入物的选择,只有 4% 的医生会采用定量骨评估方法。大多数髋关节置换术使用的非骨水泥型髋臼组件依赖于初始压配实现固定(无论是否辅助螺钉固定),因此需要足够的骨质量和骨量。个体间的巨大差异以及年龄相关变化对骨盆体积的影响可能有助于髋关节手术的术前规划。
髋臼周围区域的纵向结构性骨骼结构变化对骨折风险以及骨盆内植入物或关节成形术固定具有潜在影响。本研究对 235 名患者进行了基于 CT 的纵向骨密度与骨体积定量测量。每位患者均在医院因各种适应症接受了间隔超过 10 年的重复骨盆 CT 扫描,在预设的髋臼周围感兴趣区域内测量皮质骨和松质骨的密度及体积。
图像处理
从医院 2003 至 2024年期间的 PACS 数据库中识别出 18 岁以上患者,纳入标准为同一受试者在间隔超过 10 年以上重复进行骨盆 CT 扫描且无任何骨骼病变。将采用 DICOM 标准格式的 CT 数据由 PACS 系统检索出,下载至 Simpleware 软件进行图像处理。
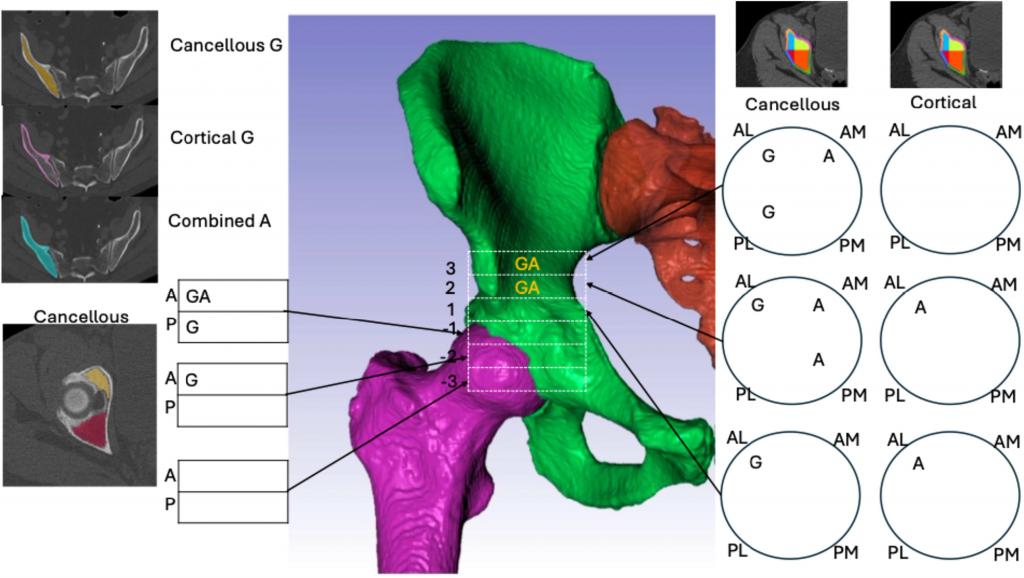
在 Simpleware AS Ortho 模块,对原始 CT 扫描数据进行一键自动分割、解剖标志点标注、骨骼体积计算。确定手术过程中非骨水泥型髋臼组件固定的区域,将其划分为髋臼上方和下方各 1 厘米的节段,并进一步分为髋臼上方的四个象限和髋臼下方的两个半区。在每个感兴趣区域内分别测量皮质骨和松质骨的骨密度,同时测量整个半骨盆的皮质骨、松质骨以及两者总和。手动选择代表髋臼最上端和股骨头中心的轴向切片作为象限和前/后分区的参考,使用 Python 代码对感兴趣区域进行自动分割。
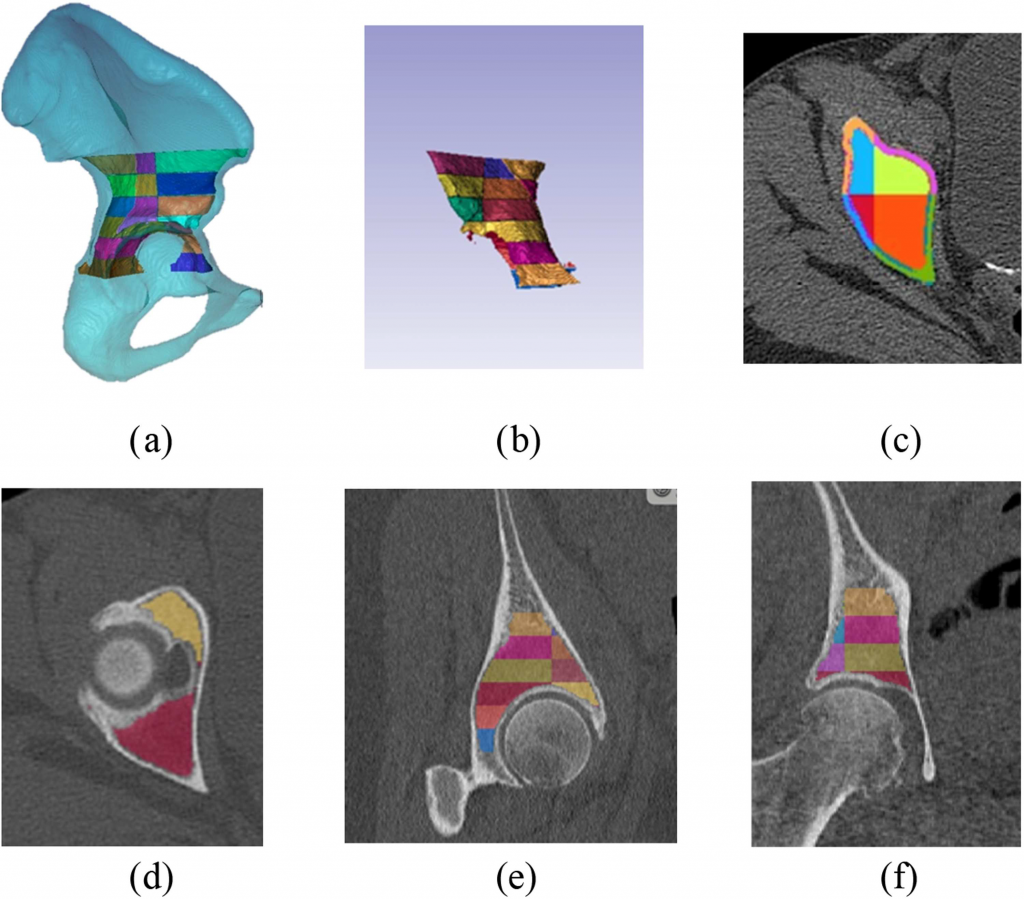
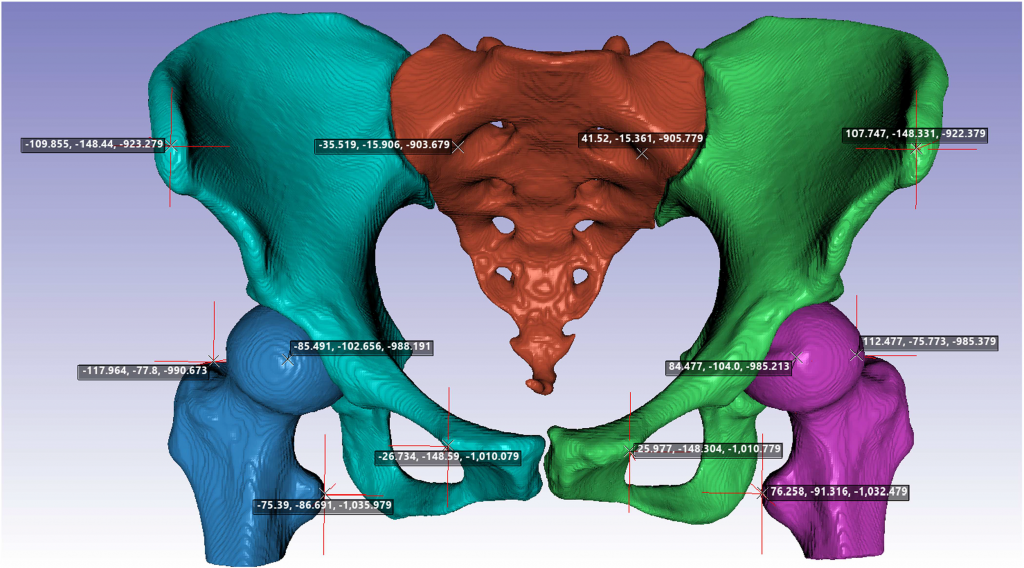
通过对原生骨骼分割过程中自动识别的解剖标志进行线性测量来评估骨盆形态。以毫米为单位测量骨盆两侧特定解剖标志之间的以下距离:髂前上棘(ASIS)、股骨头中心(FH)、大转子(GT)、小转子(LT)、髂后上棘(PSIS)和耻骨结节(PT)。
结果与分析
骨密度定量测量
在随访扫描中,平均松质骨密度下降了 16%。下降最大的区域为前段和后段的下方以及前外侧区域中髋臼水平上方的外侧。在髋臼水平上方区域观察到皮质骨密度增加,增加最大的区域为外侧,所有区域的增加幅度均在 8% 至 13% 之间。
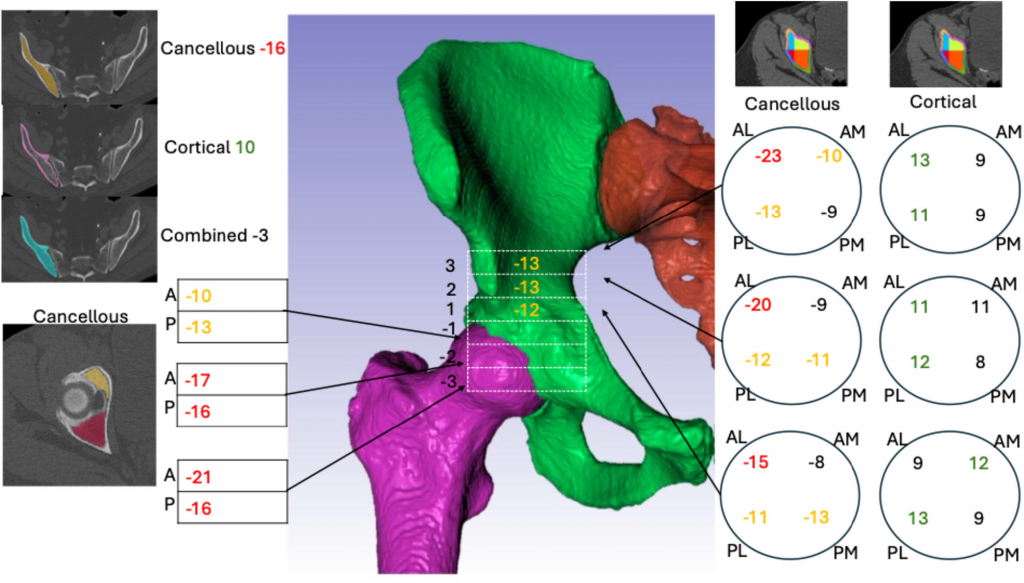
平均皮质骨密度测量值在后方最高,尤其是髋臼水平上方的后内侧区域。平均松质骨测量值在髋臼顶部的前下方最高,其次是髋臼水平上方的后部。
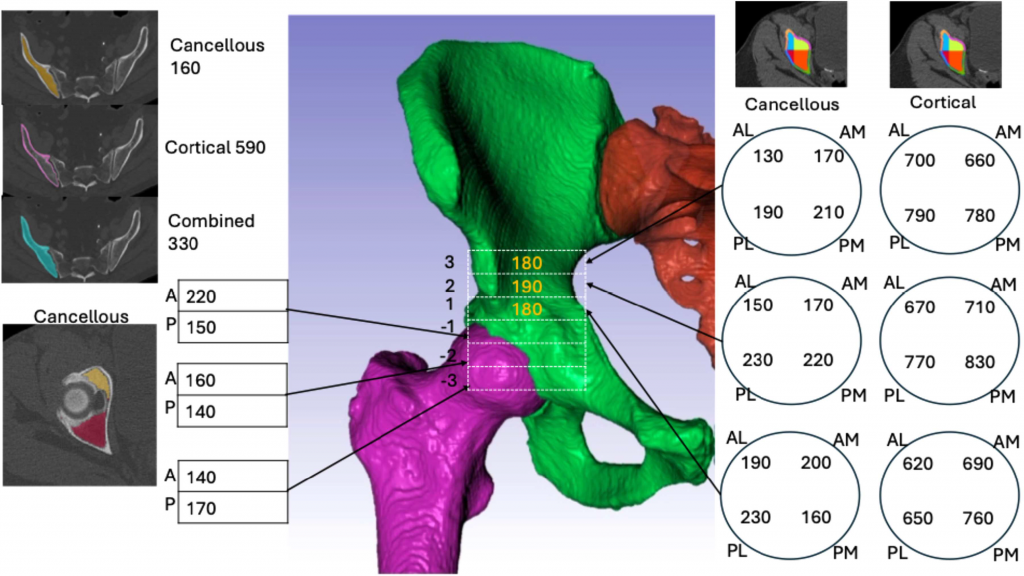
髋臼周围区域骨密度和体积的变化为与年龄相关的骨重塑提供了新见解,即形成一个薄的骨质硬化边缘,内部容纳着较大体积的低密度松质骨。硬化的薄壳状骨盆随着松质骨密度的降低,可能使其更易发生骨折,且不利于关节成形术的植入物固定。薄壁皮质骨和降低的前外侧松质骨密度可能解释了常见老年患者前柱骨折发生频率、病因和形态特点。
与基准扫描相比,女性皮质骨密度随时间的增加幅度显著更大,且松质骨密度的丢失幅度也显著更大。累积骨密度丢失的增加与年龄增长相关。观察到年长女性在髋臼水平上方的 2 区和 3 区骨丢失显著,通过女性在所有三个髋臼上方区域前外侧松质骨密度的明显降低可证明。在髋臼水平下方区域,女性的松质骨丢失在前方、后方 -1 及前方 -2 区域更为显著。外科医生在这些髋臼周围区域放置螺钉时,应预见到在年龄较长和女性患者案例中固定效果较差,因此可能需要额外的固定装置或方法。
线性骨盆形态测量
在初始扫描中,平均髂前上棘间距为 232.1 mm,平均股骨头间距为 173.5 mm,任何测量值随时间无明显变化。骨盆两侧松质骨体积显著增加,皮质骨体积减少,合并的半侧骨盆总体积保持恒定。线性形态测量和体积测量提供了正常骨盆形态信息,可用于比较植入物尺寸和手术计划。成人骨盆测量值在十年内保持稳定,并且很可能在整个成年期保持不变。对于松质骨,性别、年龄和扫描间隔时间之间无显著影响。对于皮质骨,年龄是体积减少的显著独立影响因素。
总结
研究发现,随着年龄增长,骨盆骨骼体积保持恒定,但皮质骨体积减少,而松质骨体积增加。相反,松质骨的密度随年龄增加而降低,皮质骨的密度则增加。这种骨丢失的模式与髋关节优先承受上内侧负荷导致的骨重塑相关。结果还证实,随着年龄增长,前柱骨密度降低,与老年患者对髋臼前柱骨折的易感性相一致。
总体研究结果表明,随着时间的推移,髋臼周围区域形成骨质硬化的薄壁使该区域易发生骨折,若同时合并松质骨密度降低,可能不太适合植入物固定。
参考
- Robertson T, Dong X, Abrahams J, et al. Longitudinal Density and Volume Changes of Periacetabular Cancellous and Cortical Bone[J]. Journal of Orthopaedic Research®, 2026, 44(3): e70167.
